Actividad física, ejercicio físico y deporte
Todos sabemos los beneficios que aporta el ejercicio físico a nuestra salud pero cada uno lo practicamos de una manera u otra, desde el mero hecho de ejercitarnos andando hasta aquellos que preparan grandes competiciones de resistencia (Maraton, Ironman…)
Por supuesto realizar ejerció puede hacerse de diferentes maneras, por ejemplo la OMS considera actividad física cualquier movimiento corporal producido por los músculos esqueléticos que exija gasto de energía.
Ejercicio físico se corresponde más con una práctica de actividad física estructurada, planificada, repetitiva que se realiza buscando un objetivo más especifico relacionado con la mejora o el mantenimiento de la condición física bien asociados a la salud o al rendimiento deportivo.
Mientras que la palabra deporte incluye la realización de este ejercicio físico individual o colectivamente con un objetivo definido (a través de una competición).
¿Cualquier tipo de deporte mejora la calidad de vida del que la práctica?
Claro, el ejercicio físico moderado puede utilizarse para mejorar la calidad de vida de las personas, de tal manera que pueden intervenir mejorando el sueño, el balance energético, la composición corporal, la regulación del apetito, la función cognitiva y el sistema inmune, entre otros.
Varios estudios han determinado que cada 4 horas sentado aumenta el riesgo de padecer enfermedades crónicas y en los jóvenes también aumenta el tejido adiposo.
Por ejemplo, el ejercicio se ha comprobado que reduce el riesgo de sufrir cáncer de mama en un 50%.
El ejercicio físico mejora los valores de parámetros como el colesterol, triglicéridos, glucosa… Contribuye a disminuir el riesgo de sufrir enfermedades cardiovasculares, osteoarticulares, respiratorias, metabólica, alzheimer, obesidad, osteoporosis y enfermedades en general.
¿Una correcta alimentación es fundamental para la práctica deportiva?
Sin duda. La dieta en la realización de ejercicio físico es muy importante, ya que nos prepara antes, durante y después del mismo.
La dieta debe de ser equilibrada, incorporando todos los grupos de alimentos en las proporciones normales que suponga el aporte necesario tanto de los macronutrientes (hidratos de carbono, proteínas y grasas) como micronutrientes (vitaminas, minerales…), acompañada de una correcta hidratación dependiendo del ejercicio practicado.
¿Pero la alimentación es igual para todos?
La alimentación del deportista debe de ser individualizada dependiendo de sus condiciones personales, físicas, económicas, psicológicas y deportivas.
Por ejemplo, la energía necesaria para un ejercicio moderado en hombres se requieren 50 kcal/kg/día (80 kg, requiere 4.000 Kcal/día), las mujeres requieren un 10% menos, en torno a 45 kcal/kg/día (es decir, una mujer de 60 kg, requiere 2.700 Kcal/día).
Por tanto, ¿Que debe contener la dieta del deportista?
A grandes rasgos:
- Hidratos de carbono que deben de suponer un 55-60% de la energía total diaria, para mantener los depósitos de glucógeno completos. Si se realiza un ejercicio de baja intensidad consumiremos 3-4 g/kg/día, mientras que si el ejercicio es de alta intensidad (entre 1-3 h/día), los requerimientos serán de 6-10 g/kg/día. En la dieta se incorporarán hidratos de carbono de un índice glucémico medio-bajo (cereales, verduras, hortalizas y frutas…), dejando, normalmente, los alimentos de alto índice glucémico para la utilización después de realizar el ejercicio físico.
- También Proteínas que representarán entre el 10-18% del aporte de energía, son imprescindibles en la dieta del deportista ya que desempeñan un papel fundamental en la síntesis, composición y regeneración muscular, del tejido tendinoso y la composición ósea. El consumo será de 1,2-2 g/kg/día. Después de la realización del entrenamiento se utilizarán proteínas de alta calidad (0,25-0,30 g/kg).
- El porcentaje de Grasas en la dieta se debe de mantener en el rango de 20-25% (se recomienda que nunca sea inferior al 15%), y deben de incorporar los ácidos grasos esenciales, ω-3 (antiinflamatorios y antioxidantes) y ω-6. El aporte principal debe de provenir de ácidos grasos monoinsaturados como el aceite de oliva.
- Las vitaminas y minerales son importantes reguladores metabólicos, por lo que la práctica deportiva se acompaña de un aumento de los requerimientos de las vitaminas implicadas en el metabolismo energético, proteico, así como aquellas de acción antioxidante.
Generalmente el aporte de vitaminas y minerales se suelen completar con una dieta equilibrada, con alimentos frescos y variados.
Se debe hacer especial hincapié en vitaminas B1, B2, B3 y B6, antioxidantes (C, E y β-carotenos), así como minerales (zinc, cobre y selenio).
Especial atención se debe de tener con el consumo de Hierro
y Calcio, ya que deficiencias en su consumo afecta al rendimiento deportivo. Los requerimientos para deportistas son mayores que para la población general.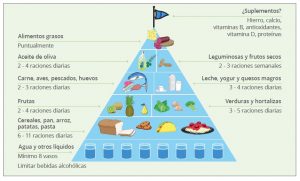
¿Cómo se debe distribuir la alimentación de un deportista?
Los deportistas deben de realizar 5 comidas, como mínimo al día (desayuno, almuerzo, comida, merienda y cena), aunque este modelo en muchos casos debe de adaptarse al ejercicio y los horarios de entrenamiento y/o competición.
Se debe de realizar una buena planificación de la dieta, ya que antes de realizar ejercicio deben de pasar 2-3 horas, así mismo, determinados alimentos con digestiones más lentas se deberían de consumir después de la realizar la actividad física.
Entre 30-60 minutos antes del ejercicio solo se debe de consumir líquidos.
Durante el ejercicio el objetivo es conseguir el aporte necesario de nutrientes para un rendimiento óptimo.
Después del ejercicio debemos regenerar de una forma adecuada proteínas, hidratos de carbono, vitaminas y minerales.
En la primera 1-1,5 horas consumiremos hidratos de carbono de absorción rápida con el objetivo de recuperar el glucógeno muscular y proteínas.
Para ello se ingerirá entre 1-1,2 g/kg/h de hidratos de carbono de alto índice glucémico y en torno a 10 g de aminoácidos esenciales en forma de líquidos.
Entre las 2-4 horas después seguiremos reponiendo hidratos de carbono en la misma proporción y el aporte de proteínas será reducirá.
En el día posterior, se seguirán consumiendo hidratos de carbono de índice glucémico medio-alto, y el aporte variara en función del ejercicio que se haya realizado, si ha sido un ejercicio bajo/moderado 5-7 g/kg/día, moderado/intenso 6-10 g/kg/día, y para esfuerzos que superen las 4-6 h/día, 8-12 g/kg/día. El aporte proteico será entre 1,2-2 g/kg/día en todos los casos.
¿Y la hidratación cómo debe de ser para un deportista?
La hidratación es fundamental durante la realización del ejerció físico, por ejemplo cuando se preparan pruebas de resistencia hay que establecer un plan de hidratación antes, durante y después del entrenamiento o de la propia prueba.
Se debe de comenzar el ejercicio físico bien hidratado, para ello se aconseja ingerir unos 5-10 ml/kg de peso entre 2 y 4 horas antes de ejercicio (lo que supondría 350-700 ml).
Es importante durante la realización del deporte, no perder más del 2% del peso corporal, nunca superior al 4%, para ello se recomienda beber durante el ejercicio entre 400-800 ml/hora.
Cuando se termina el ejercicio dependiendo de cómo ha sido este debemos de realizar una correcta hidratación.
Si el ejercicio realizado es menor de 45 minutos, la hidratación se puede realizar solo con agua, si el ejercicio se encuentra entre 45 y 75 minutos, la bebida de rehidratación debería de incorporar hidratos de carbono. Después de un ejercicio superior 75 minutos, se deben de consumir 30-60 g de Hidratos de Carbono por hora.
La hidratación de un deportista o de cualquier persona, se puede controlar con un método sencillo que tiene que ver con el color de la orina. Una persona hidratada tendrá una orina clara y transparente, mientras que la un color más oscuro nos indicará deshidratación.
¿Qué son las ayudas ergogénicas nutricionales?
Las ayudas ergogénicas nutricionales provienen de la dieta de forma natural o de suplementos dietéticos y aumentan la capacidad física, actuando tanto sobre el rendimiento físico (aumento del tejido muscular, la resistencia…) propiamente dicho como sobre el comportamiento psíquico y/o psicológico que modula la actividad física (reduciendo la percepción de cansancio y/o estrés).
Hay que tener en cuenta que algunas de estas ayudas pueden tener una evidencia científica muy baja y se deberían seguir estudiando si realmente ayudan al rendimiento.
La primera ayuda es cumplir las pautas de la nutrición deportiva moderna, con respecto a la composición, distribución e hidratación.
Pero también podemos señalar el consumo de algunas sustancias que pueden ayudar al rendimiento deportivo, mejorar la recuperación o bien evitar el déficit de algún nutriente.
Entre ellas se pueden destacar:
- Cafeína, actúa sobre el sistema nervioso central, reduciendo la percepción de fatiga y aumentando el estado de alerta.
- Creatina, es productora de ATP.
- Otras como Carnosina, L-carnitina, Glutation, vitaminas carotenoides, flavonoides, resveratrol, etc, que tienen una serie de funciones como antioxidantes, o bien como factores en la producción de ATP, es decir energía, a nivel celular.
- Las vitaminas, su déficit puede provocar una mayor fatiga, menor elasticidad muscular, mayor riesgo de lesiones musculares y disminución del rendimiento.
- Minerales como Hierro o Calcio, que se debe de controlar que no aparezca un déficit, ya que tienen que ver con el transporte de oxigeno, con el metabolismo energético, la contracción muscular, la excitabilidad…
- El Sodio, es un componente importante en las bebidas para deportistas ya que es un electrolito fundamental para ayudar a recuperar y mantener un correcto equilibrio de hidratación. Otros minerales como potasio, magnesio, fósforo, selenio, cinc, también son importantes en las ayudas nutricionales ergogénicas.
- Estas ayudas pueden utilizarse antes, durante y después del ejercicio, para preparar, desarrollar o recuperarse de la actividad física realizada.
Características de las bebidas para deportistas
Estas bebidas suelen tener recomendada una composición específica para obtener una rápida absorción del agua y electrolitos perdido a través del sudor y reponer los hidratos de carbono consumidos durante la actividad física.
- Tienen entre 80-350 kcal/l
- No contener más de un 9% de Hidratos de Carbono (90 g/l)
- Contener al menos 460 mg/l (o 20 mmol/l) de sodio sin sobrepasar los 1.150 mg/l (50 mmol/l).
- Al menos el 75% de las calorías provendrán de hidratos de carbono de alto índice glucémico, como glucosa, sacarosa y maltodrextrinas.
- Presentar una osmolaridad entre 200-330 mOsm/kg de agua.
No obstante, la AECOSAN (Agencia Española de Consumo, Seguridad Alimentaria y Nutrición) concluye que no hay necesidad de disposiciones específicas para los alimentos para deportistas.
Estas ayudas no están categorizadas como productos dopantes.
Existen en el mercado una gran cantidad de marcas, tipos, etc., su farmacéutico puede aconsejarle la mejor solución para cada situación.
 Augusto Ortega Jiménez
Augusto Ortega Jiménez
Farmacéutico y Nutricionista
Colegio Oficial de Farmacéuticos de Ciudad Real
 Las 310 farmacias y más de 700 farmacéuticos de la provincia van a ofrecer información y consejos sanitarios para concienciar a la población a través de la campaña sanitaria sobre la necesidad de incorporar hábitos saludables en su estilo de vida a la hora de hidratarse, especialmente en los meses de verano y ante las altas temperaturas.
Las 310 farmacias y más de 700 farmacéuticos de la provincia van a ofrecer información y consejos sanitarios para concienciar a la población a través de la campaña sanitaria sobre la necesidad de incorporar hábitos saludables en su estilo de vida a la hora de hidratarse, especialmente en los meses de verano y ante las altas temperaturas.


 El principal factor de riesgo para desarrollar Diabetes Mellitus tipo 2 es el exceso de peso.
El principal factor de riesgo para desarrollar Diabetes Mellitus tipo 2 es el exceso de peso. Las últimas recomendaciones de American Diabetes Association (ADA), sobre terapia nutricional en diabetes, nos indican que es importante promover y apoyar patrones de alimentación saludable, haciendo hincapié tanto en la variedad de alimentos saludables como en sus proporciones.
Las últimas recomendaciones de American Diabetes Association (ADA), sobre terapia nutricional en diabetes, nos indican que es importante promover y apoyar patrones de alimentación saludable, haciendo hincapié tanto en la variedad de alimentos saludables como en sus proporciones.

 El agua es un nutriente esencial que interviene en prácticamente todas las funciones del organismo y es especialmente importante en la termorregulación. Por ello es básico tener en cuenta el estado de hidratación de nuestro cuerpo en cualquier situación, sea normal o patológica y ahora que en unos días se celebra la Quijote Maratón Ciudad Real 2019, debemos hacer especial hincapié en el cuidado de la hidratación de los deportistas, tanto profesionales como amateurs, en cualquiera de sus categorías y edades.
El agua es un nutriente esencial que interviene en prácticamente todas las funciones del organismo y es especialmente importante en la termorregulación. Por ello es básico tener en cuenta el estado de hidratación de nuestro cuerpo en cualquier situación, sea normal o patológica y ahora que en unos días se celebra la Quijote Maratón Ciudad Real 2019, debemos hacer especial hincapié en el cuidado de la hidratación de los deportistas, tanto profesionales como amateurs, en cualquiera de sus categorías y edades.

 Carmen Del Campo Arroyo.
Carmen Del Campo Arroyo. El método que los pediatras utilizan para diagnosticarlo, se conoce como la “norma del 3”: si el bebé llora desconsoladamente más de 3 horas al día (sobre todo al atardecer), más de 3 días a la semana, durante al menos 3 meses.
El método que los pediatras utilizan para diagnosticarlo, se conoce como la “norma del 3”: si el bebé llora desconsoladamente más de 3 horas al día (sobre todo al atardecer), más de 3 días a la semana, durante al menos 3 meses.
 Los pescados más habitualmente infestados por Anisakis son la merluza, el bacalao, las sardinas, pescadillas, fletan, rodaballo, caballa, jurel, boquerones, arenques y salmón.
Los pescados más habitualmente infestados por Anisakis son la merluza, el bacalao, las sardinas, pescadillas, fletan, rodaballo, caballa, jurel, boquerones, arenques y salmón.

 manera conjunta con leche y derivados lácteos. Esto quiere decir, que de la dosis que nos tomamos, prácticamente no va a llegar nada de antibiótico al sitio de acción, con lo que no vamos a conseguir eliminar la infección para la que nos estamos tratando. Por este motivo, es recomendable tomar este tipo de antibióticos alejados dos horas de la ingesta de alimentos, sobre todo, de leche y derivados.
manera conjunta con leche y derivados lácteos. Esto quiere decir, que de la dosis que nos tomamos, prácticamente no va a llegar nada de antibiótico al sitio de acción, con lo que no vamos a conseguir eliminar la infección para la que nos estamos tratando. Por este motivo, es recomendable tomar este tipo de antibióticos alejados dos horas de la ingesta de alimentos, sobre todo, de leche y derivados.

 en caso de diarrea, estreñimiento, o tras un tratamiento con antibióticos. Los probioticos además potencian nuestro sistema inmunológico, acción muy favorable en situaciones en las que nuestras defensas están disminuidas, sea cual sea el motivo (infecciones recurrentes, situaciones de estrés, deportistas de elite con entrenamientos fuertes e intensos, etc.).
en caso de diarrea, estreñimiento, o tras un tratamiento con antibióticos. Los probioticos además potencian nuestro sistema inmunológico, acción muy favorable en situaciones en las que nuestras defensas están disminuidas, sea cual sea el motivo (infecciones recurrentes, situaciones de estrés, deportistas de elite con entrenamientos fuertes e intensos, etc.).
 oche por el ir andando, comer menos productos procesados (ricos en azúcar, grasa y sal) y más alimentos frescos, beber alcohol con moderación y, por supuesto, dejar de fumar si somos fumadores. Tenemos que hacer hincapié en que hay que ser constantes y que hay que mantener estos hábitos para siempre.
oche por el ir andando, comer menos productos procesados (ricos en azúcar, grasa y sal) y más alimentos frescos, beber alcohol con moderación y, por supuesto, dejar de fumar si somos fumadores. Tenemos que hacer hincapié en que hay que ser constantes y que hay que mantener estos hábitos para siempre.






 Augusto Ortega Jiménez
Augusto Ortega Jiménez