Con algo de retraso respecto al año anterior comenzó la vendimia en Castilla-La Mancha: a finales de Agosto. El tiempo este año ha ayudado a que nuestros viñedos apenas hayan sufrido enfermedades, pero no podemos decir lo mismo de aquellas personas que se animan a vendimiar. Los temporeros se arriesgan a sufrir cortes con las herramientas, lesiones oculares, caídas de tractor o remolque, picaduras de insectos… Pero las más importantes son aquellas lesiones derivadas del exceso de carga o por adoptar una posición incorrecta al realizar la vendimia.

¿Con qué frecuencia se reciben consultas sobre el dolor de espalda durante estos días en las Oficinas de Farmacia?
El dolor de espalda constituye el problema de salud crónico más frecuente en España, por delante de la hipertensión arterial, la artrosis, la artritis o el reumatismo. Una dolencia que afecta a casi el 20% de nuestra población según los datos de la Sociedad Española de Reumatología (SER). Durante la vendimia y por las malas condiciones ergonómicas es frecuente encontrarnos con contracturas, dolor de espalda, lumbares, lesiones en rodillas y hombros.
La fatiga y el esfuerzo excesivo son dos factores que requieren una mayor energía, lo que posibilita las lesiones de tipo muscular y óseo, y adoptar posturas perjudiciales puede conducir al deterioro de la estructura ósea. Por ello el trabajar durante largos periodos con el tronco inclinado puede llegar a ocasionar trastornos degenerativos principalmente de la zona lumbar. También es frecuente que aparezcan lesiones en las rodillas al arrodillarse o inclinarse constantemente o al caminar sobre superficies irregulares.
Las partes del cuerpo que se suelen resentir con este trabajo están en la columna vertebral y los hombros aunque también tenemos en cuenta que cadera rodillas y tobillos son vulnerables a las lesiones.
Por tanto, ¿Qué zona de la columna vertebral se puede ver más dañada?
Partiendo de la base, la columna vertebral es una estructura con forma de pilar constituida por la unión de 33 vértebras superpuestas alternadas con discos intervertebrales a los que se unen por fuertes estructuras ligamentosas.
Sus principales funciones son dotar de rigidez y estabilidad para soportar cargas de compresión, proteger las estructuras del sistema nervioso y otorgar una adecuada movilidad para los principales movimientos del tronco. Y el elemento de mayor importancia mecánica y funcional de la columna vertebral es, probablemente, el disco intervertebral ya que se trata de un «amortiguador hidráulico» de los impactos y cargas que a su vez permiten el movimiento entre vértebras.
Durante las actividades de la vida diaria y actividades de vendimia en este caso, el disco intervertebral se ve sometido a diferentes tipos de estrés mecánico, principalmente fuerzas de compresión, cizallamiento, torsión, flexión y extensión, con lo que es frecuente que una de las lesiones sean las hernias discales.
La hernia sale a la luz cuando se trabaja en exceso sin tener en cuenta la posición correcta al agacharse o ponerse en pie. Esto puede provocar dolor en la zona lumbar y puede conducir a lumbalgia y ciática.
¿Son lesiones diferentes lumbago, lumbalgia y ciática?
Si tomamos la definición que nos da la Sociedad Española de Reumatología encontramos que lumbago y lumbalgia es lo mismo, siendo el lumbago la expresión coloquial de la lumbalgia. Es el dolor de la zona baja de la región de la espalda situada entre las últimas costillas y la zona glútea, causado por alteraciones de las diferentes estructuras que forman la columna vertebral a ese nivel, como ligamentos, músculos, discos vertebrales y vértebras.
Aproximadamente el 85% de la población va a sufrir este tipo de dolor en algún momento de su vida, siendo la inmensa mayoría de las veces de causa benigna.
Cuando el dolor sobrepasa la zona lumbar y llega hasta los miembros inferiores hablamos de dolor lumbar irradiado.
Si el dolor se extiende desde la región lumbar hasta el talón o el pie, descendiendo por la parte posterior o lateral del muslo, lo llamamos lumbociática o ciática a secas. Esta habitualmente se produce por una hernia discal, es decir, una parte del disco intervertebral se desplaza y sobresale, comprimiendo el nervio que pasa a su lado, se suele producir un dolor agudo por la parte posterior del muslo y la pierna, acompañada a veces de sensación de hormigueo y a veces de falta de fuerza en la pierna dañada.
Parece que entonces es importante prevenir este dolor de espalda, estas posibles lesiones: lumbalgia, ciática, hernias… ¿Qué recomendaciones se pueden hacer para prevenirlas?
- Básicamente lo que tenemos que hacer es controlar los factores mecánicos: lo que llamamos nosotros «higiene postural» y realizar técnicas en el manejo de los objetos: utilizar herramientas para sostener objetos pesados, intentar inclinarse lo menos posible, evitar cargas excesivas y realizar pausas periódicas…
- También es importante tener una buena condición física previa especialmente una adecuada fuerza y resistencia muscular y un buen control de la estabilidad y del equilibrio corporal que permite tolerar mejor las fuerzas a las que la columna vertebral está sometida diariamente. ¿Por qué decimos esto? Bueno pues porque en estos días en los que hacen falta muchas manos siempre se anima «la abuela» que nos va a echar unas horillas o «el Tío Pepe» que está en su casa jubilado y que no tiene otra cosa que hacer más que echar una mano a sus sobrinos que tienen que vendimiar… Es muy importante ya que si no hay una condición física previa puede ocasionar lesiones posteriores bastante graves.
- Si hay que levantar un peso bastante grande intentar hacerlo entre varias personas, sobre todo si el trabajador ha tenido recientemente problemas de espalda.
- Sí las cargas son muy elevadas también es recomendable el uso de fajas lumbares. No obstante no es adecuado llevar continuamente este tipo de materiales, solo en los casos de mucha exigencia física.
- Levantar o empujar los objetos de forma simétrica; es decir: con las dos manos y frente al cuerpo, mejor que de forma asimétrica: con una mano y con el cuerpo rotado.
- Si hay que agacharse muchas veces para coger cosas del suelo variar la técnica utilizada para ello y permitir periodos de recuperación o descanso adecuados.
- A la hora de dormir también es importante tener una adecuada postura: la recomendable sería de lado, en posición fetal y con una almohada entre las piernas. Si dormimos boca arriba lo importante sería poner una almohada debajo de las rodillas. La postura menos adecuada es dormir boca abajo.
- Parece que no pero también es importante que utilicéis calzado correcto. Un calzado inadecuado ya sean zapatos muy planos o muy anchos puede hacer que generen un aumento de la curvatura lumbar y de la fatiga muscular de esa zona. También calzado que esté cerrado y bien sujeto al tobillo.
Y si ya llegamos tarde y hay lesión, ¿Qué tratamiento se recomienda?
El mejor tratamiento se basa actualmente en el mantenimiento de un reposo relativo inicial durante dos o tres días, junto con el empleo de antiinflamatorios y analgésicos a los cuales se puede añadir diferentes fármacos como tratamiento coadyuvante. El reposo absoluto se indicaría en cuadros muy agudos y, siempre que sea posible, se debe reiniciar la actividad progresiva.
Cuando la lesión se ha producido durante las 24-48 horas anteriores es recomendable el uso de la crioterapia: el frío produce vasoconstricción lo cual reduce el flujo sanguíneo y por lo tanto la inflamación y la hemorragia también alivia el dolor debido a su efecto anestésico y reduce el espasmo muscular.
El calor, sin embargo, produce vasodilatación lo cual aumenta el flujo sanguíneo favoreciendo el proceso de cicatrización actúa también sobre las fibras de colágeno volviéndolas más flexibles y elásticas lo que tiene gran efecto calmante y relajante disminuyendo la rigidez o la contractura, el calor sería perfecto para tratar lesiones cuando las hemos pasado la fase aguda y deseamos favorecer la cicatrización.
La terapia de frío/calor se puede aplicar a través de varias presentaciones como bolsas desechables o reutilizables de frío/calor. Geles, cremas… las bolsas frío calor tienen un efecto más profundo aunque no se podrán poner nunca en contacto directo con la piel pues podrían ocasionar quemaduras Su uso será de 30 minutos varias veces al día, los geles cremas o spray se aplicarán en la zona dolorida dando un masaje suave aunque su afecto no es tan profundo teniendo más dificultad para llegar al músculo.
El tratamiento farmacológico va a eliminar el dolor pero no la causa que lo motivó, no obstante, en la mayoría de los pacientes que acuden a la farmacia con dolor de espalda inespecífico, este tratamiento suele ser suficiente para controlar la sintomatología hasta la resolución del problema de base.
Se recomendarían analgésicos sin receta como paracetamol o ibuprofeno a dosis bajas siempre y cuando sea tolerado por el paciente. Aquellos que no respondan a ese tratamiento que les hayamos podido recomendar, les mandaremos al médico.
Junto a las formas farmacéuticas destinadas a la vía oral existen distintas presentaciones en formato de crema, gel, apósitos, aerosol… que tienen una potencial aplicación a nivel local frente al dolor de espalda. Contienen en su composición antiinflamatorios no esteroideos y también disponibles apósitos con Capsaicina que son extracto de guindilla. Se aplican de una a varias veces al día y la duración del tratamiento suele limitarse a una semana o dos de aplicación, se debe insistir al paciente para que se lave las manos.
Además de todos esos consejos que podemos dar al paciente en la farmacia contamos con una buena opción de recomendación que es un medicamento formulado a base de vitaminas del grupo B «el complejo B», que se ha visto bastante efectivo en la disminución del dolor, mejorar la movilidad y favorecer la recuperación más rápida disminuyendo la duración del tratamiento con antiinflamatorios. No superará al tratamiento superior a 2 semanas.
Otro tipo de medicamentos como relajantes musculares, corticoides o antidepresivos y antiepilepticos que también son tratados para dolores de espalda solo pueden ser recomendados en caso de prescripción médica.
También se recomiendan las ortesis lumbares que son fajas, que tienen efecto de contención para limitar el movimiento descargar y compensar la biomecánica de la columna. Tenemos que tener en cuenta que el uso de estos dispositivos está enfocado a conseguir la estabilidad de la columna disminuyendo la presión de los discos intervertebrales como consecuencia de la descarga mecánica que se produce en la columna.
Existen diferentes modelos de fajas dependiendo del tipo de paciente o de la gravedad de la lesión. Pero como te he dicho antes hay que descansar, es decir, se puede descansar durante las comidas por supuesto durante la noche y debe ocupar siempre hasta la mitad del glúteo utilizada una camiseta de algodón debajo para evitar posibles roces o alergias.
Otros complementos alimenticios para el dolor de espalda pueden ser plantas consideradas antiinflamatorias como el Harpagofito, Boswellia, Cúrcuma, Sauce, Ulmaria… Aceites esenciales como gaulteria, y además contamos con suplementos como el ácido hialurónico, colágeno, ácidos grasos omega 3, etc…
No podemos olvidar como recomendación la fisioterapia ya que puede contribuir a restaurar la adecuada salud de la espalda en los problemas complejos, en base al diagnóstico previo realizado por el médico, el fisioterapeuta podrá establecer el mejor tratamiento para el dolor del paciente dentro del ámbito de sus competencias.

Lorena Gómez Belinchón
Farmacéutica
Socuéllamos

 Sagrario Pérez de Agreda Galiano Farmacéutica del Centro de Información del Medicamento Colegio Oficial de Farmacéuticos de Ciudad Real
Sagrario Pérez de Agreda Galiano Farmacéutica del Centro de Información del Medicamento Colegio Oficial de Farmacéuticos de Ciudad Real
 Por ejemplo, a nivel físico disminuyen el riesgo de aparición de múltiples enfermedades (obesidad, diabetes…), también a nivel psíquico (disminuyendo trastornos del estado de ánimo) y a nivel social.
Por ejemplo, a nivel físico disminuyen el riesgo de aparición de múltiples enfermedades (obesidad, diabetes…), también a nivel psíquico (disminuyendo trastornos del estado de ánimo) y a nivel social.

 Las
Las tiene tos. Había estado bien durante el verano y ahora con el inicio del cole, los mocos y las toses es el día a día.
tiene tos. Había estado bien durante el verano y ahora con el inicio del cole, los mocos y las toses es el día a día.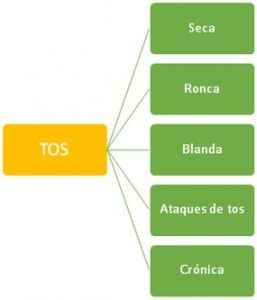





 Consejo farmacéutico:
Consejo farmacéutico:
 El ojo depende del flujo de las lágrimas para mantener la salud ocular. Las lágrimas están formadas por tres capas. Una capa lipídica, otra capa acuosa y por último la capa mucosa.
El ojo depende del flujo de las lágrimas para mantener la salud ocular. Las lágrimas están formadas por tres capas. Una capa lipídica, otra capa acuosa y por último la capa mucosa.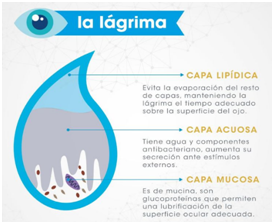

 Blanca Suárez Luque
Blanca Suárez Luque n al coche, nos encontramos en movimiento. Esto hace que lleguen señales confusas al cerebro, que recibe información diciendo que el cuerpo está parado y sin hacer esfuerzo (con muslos y tendones relajados) e informaciones diciendo que el cuerpo está en movimiento gracias a la aceleración y las curvas.
n al coche, nos encontramos en movimiento. Esto hace que lleguen señales confusas al cerebro, que recibe información diciendo que el cuerpo está parado y sin hacer esfuerzo (con muslos y tendones relajados) e informaciones diciendo que el cuerpo está en movimiento gracias a la aceleración y las curvas.